大醫院 不用治百病!
小美在女兒開始上幼稚園後,重拾美髮舊業,與丈夫阿華賣力工作維持家計。夫妻最擔心忙碌中不能無時無刻陪伴女兒,女兒天生體弱,從小常看醫生,久而久之還和自家附近的劉醫師叔叔成為朋友了。
劉醫師知道小美最近回髮廊工作,夫妻變得更忙,在一次看診後建議他們加入「社區醫療群」會員,可以在合作診所間轉診外,也能使用二十四小時的緊急諮詢服務。
看診後當天半夜女兒發燒,緊張的阿華撥打社區醫療群專線,經過簡單的詢問後,輪班的林醫師判斷病情不嚴重,建議阿華讓女兒吃顆退燒藥安穩睡一晚,隔天再到診所就醫。
有社區醫療群的服務,讓阿華夫妻鬆了一口氣;更讓他們佩服的是,劉醫師在看診時,竟然事先知道女兒吃過退燒藥了。
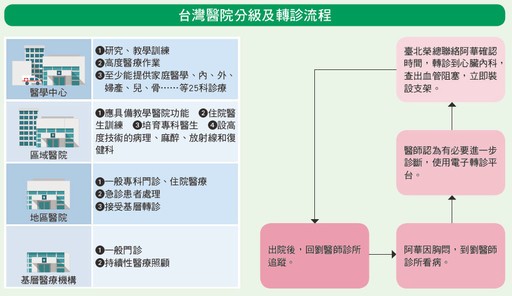
台灣醫療體系龐大且豐富,基層診所則是醫療資源妥善分配的重要推手。自九二一大地震後,醫療服務為了深入各個鄉鎮,開始推動「社區醫療群」,行政院衛生署也在一九九三年正式推行「家庭醫師整合性照護制度」;若人人都有熟悉的家庭醫師,就不必勤跑大醫院……「落實分級醫療」口號喊了數十年,民眾感受到、做到了嗎?
電子轉診雙向合作 保障病患有去有回
同時為鼓勵民眾善用基層院所,今(二○一七)年三月健保署電子轉診平台上線,民眾就近到診所看病後,醫師只要在平台上點選醫院、科別,就能開立電子轉診單並通知醫院安排病患看診,解決民眾苦苦排隊掛號、花一整個上午等待叫號的煩惱。
其實轉診制度在台灣行之有年,根據健保申報資料,去年西醫門診經過轉診就醫數近二百萬件,等於一天約五千五百件,過去主要是透過紙本轉診單,或是醫院個別架設的轉診系統,如今轉診朝向全面電子化,實是科技所趨。
「現在紙本、電子轉診比例大概是五五波,」臺北榮民總醫院醫務企管部主任李偉強表示,紙本單據開立方便,不必架設一堆電腦系統,徒增小診所的營運成本,許多醫師、民眾早習慣舊時的轉診模式,因此,電子轉診平台上線後,無紙化要一次到位太過理想。但他強調,趨勢難以抵擋,小診所的紙本資料庫走上雲端,是遲早的事。
除此之外,各大醫院也與社區診所建立合作關係,讓轉診成為堅固的溝通網絡,而非單一的患者移轉。「過去診所不喜歡轉介的原因就是擔心病患『有去無回』,拱手將培養良久的『客源』讓給大醫院,這項合作計劃特別強調服務社區的功能。」李偉強介紹,以臺北榮總為例,至今已和士林、北投地區一百多家診所合作,診所醫師可以連線到榮總的雲端資料庫查詢患者的轉診情形以及檢查結果,待患者病情獲得控制或痊癒,再由診所醫師持續追蹤,落實在地醫療。
不只是診所,其他中小型醫院有時也因為器材、病床不足必須將患者轉診到醫學中心,雙向合作關係格外重要。「慢性病患、老人家的意願比較高,畢竟這些族群最需要的就是便利性。」李偉強說,除非是特殊病症要指定醫師或專門醫院,否則長者行動不便、也不好麻煩家屬請一天假排隊看小病;而慢性病患者多靠用藥控制,定期回附近的醫療院所簡單檢查、開藥是較妥善的醫療方式。
部分負擔調漲零頭 難解瘋擠醫院熱潮
「台灣人平均一年門診要看十五次以上,其中近七成集中在基層院所。」李偉強表示,目前臺灣的醫療院所分四級,醫學中心二十一家、區域醫院八十三家(含二家準醫學中心)、地區醫院四十五家以及約二萬家的基層院所;從各層級的門診件數來看,基層院所占比最高,醫學中心、地區醫院皆近一成,區域醫院則逾一成。但歷年資料亦顯示基層院所件數緩步下滑,全台區域醫院、醫學中心合計約百家,恐難消化日益增加的患者,不但沒有效率,花大錢治小病更造成醫療資源浪費。
從數據可看出健保實施二十二年,民眾大致都有到診所就醫的基本觀念,但台灣醫療水準高,也影響民眾的求診習慣。「現在到大醫院看診要耗上大半天,是因為民眾專科意識高,而且健保不限制民眾直接到大醫院。」立法委員暨中華民國醫師公會全國聯合會理事長邱泰源援引國外實例,如美國的醫療險給付條件規定須從家庭醫師轉診,英國民眾則要登記在家醫底下才能使用醫療資源,無論是透過制度還是以保險給付制衡,都比台灣的轉診機制來得更有約束力。
~精彩全文與圖表請詳見7月號(343期)現代保險健康理財雜誌,請至各大連鎖書店購買,或 訂閱現代保險健康理財雜誌(http://www.rmim.com.tw/news)。
劉醫師知道小美最近回髮廊工作,夫妻變得更忙,在一次看診後建議他們加入「社區醫療群」會員,可以在合作診所間轉診外,也能使用二十四小時的緊急諮詢服務。
看診後當天半夜女兒發燒,緊張的阿華撥打社區醫療群專線,經過簡單的詢問後,輪班的林醫師判斷病情不嚴重,建議阿華讓女兒吃顆退燒藥安穩睡一晚,隔天再到診所就醫。
有社區醫療群的服務,讓阿華夫妻鬆了一口氣;更讓他們佩服的是,劉醫師在看診時,竟然事先知道女兒吃過退燒藥了。
台灣醫療體系龐大且豐富,基層診所則是醫療資源妥善分配的重要推手。自九二一大地震後,醫療服務為了深入各個鄉鎮,開始推動「社區醫療群」,行政院衛生署也在一九九三年正式推行「家庭醫師整合性照護制度」;若人人都有熟悉的家庭醫師,就不必勤跑大醫院……「落實分級醫療」口號喊了數十年,民眾感受到、做到了嗎?
電子轉診雙向合作 保障病患有去有回
同時為鼓勵民眾善用基層院所,今(二○一七)年三月健保署電子轉診平台上線,民眾就近到診所看病後,醫師只要在平台上點選醫院、科別,就能開立電子轉診單並通知醫院安排病患看診,解決民眾苦苦排隊掛號、花一整個上午等待叫號的煩惱。
其實轉診制度在台灣行之有年,根據健保申報資料,去年西醫門診經過轉診就醫數近二百萬件,等於一天約五千五百件,過去主要是透過紙本轉診單,或是醫院個別架設的轉診系統,如今轉診朝向全面電子化,實是科技所趨。
「現在紙本、電子轉診比例大概是五五波,」臺北榮民總醫院醫務企管部主任李偉強表示,紙本單據開立方便,不必架設一堆電腦系統,徒增小診所的營運成本,許多醫師、民眾早習慣舊時的轉診模式,因此,電子轉診平台上線後,無紙化要一次到位太過理想。但他強調,趨勢難以抵擋,小診所的紙本資料庫走上雲端,是遲早的事。
除此之外,各大醫院也與社區診所建立合作關係,讓轉診成為堅固的溝通網絡,而非單一的患者移轉。「過去診所不喜歡轉介的原因就是擔心病患『有去無回』,拱手將培養良久的『客源』讓給大醫院,這項合作計劃特別強調服務社區的功能。」李偉強介紹,以臺北榮總為例,至今已和士林、北投地區一百多家診所合作,診所醫師可以連線到榮總的雲端資料庫查詢患者的轉診情形以及檢查結果,待患者病情獲得控制或痊癒,再由診所醫師持續追蹤,落實在地醫療。
不只是診所,其他中小型醫院有時也因為器材、病床不足必須將患者轉診到醫學中心,雙向合作關係格外重要。「慢性病患、老人家的意願比較高,畢竟這些族群最需要的就是便利性。」李偉強說,除非是特殊病症要指定醫師或專門醫院,否則長者行動不便、也不好麻煩家屬請一天假排隊看小病;而慢性病患者多靠用藥控制,定期回附近的醫療院所簡單檢查、開藥是較妥善的醫療方式。
部分負擔調漲零頭 難解瘋擠醫院熱潮
「台灣人平均一年門診要看十五次以上,其中近七成集中在基層院所。」李偉強表示,目前臺灣的醫療院所分四級,醫學中心二十一家、區域醫院八十三家(含二家準醫學中心)、地區醫院四十五家以及約二萬家的基層院所;從各層級的門診件數來看,基層院所占比最高,醫學中心、地區醫院皆近一成,區域醫院則逾一成。但歷年資料亦顯示基層院所件數緩步下滑,全台區域醫院、醫學中心合計約百家,恐難消化日益增加的患者,不但沒有效率,花大錢治小病更造成醫療資源浪費。
從數據可看出健保實施二十二年,民眾大致都有到診所就醫的基本觀念,但台灣醫療水準高,也影響民眾的求診習慣。「現在到大醫院看診要耗上大半天,是因為民眾專科意識高,而且健保不限制民眾直接到大醫院。」立法委員暨中華民國醫師公會全國聯合會理事長邱泰源援引國外實例,如美國的醫療險給付條件規定須從家庭醫師轉診,英國民眾則要登記在家醫底下才能使用醫療資源,無論是透過制度還是以保險給付制衡,都比台灣的轉診機制來得更有約束力。

~精彩全文與圖表請詳見7月號(343期)現代保險健康理財雜誌,請至各大連鎖書店購買,或 訂閱現代保險健康理財雜誌(http://www.rmim.com.tw/news)。
