張金堅:癌症新希望:談細胞治療扮演的角色
1-1.jpg
本文摘自《常春月刊》470期
文/張金堅(乳癌防治基金會董事長)
台灣衛生福利部於2018年9月正式發佈了「特定醫療技術檢查檢驗醫療儀器施行或使用管理辦法」(以下簡稱「特管法」),開放自體細胞治療,爾後台灣多家生技公司開始投入細胞治療產業的研發,緊接衛福部於2021年8月草擬「再生醫療發展法」,將「特管法」及「再生醫療製劑管理條例」納入其中。於今年(2022年)一月公告「再生醫療三法」草案,足見衛福部積極催生「再生醫療三法」,希望今年能送進立法院,審查通過,正式立法。
期待法規鬆綁從原本限定細胞來源,僅限制用「人」的細胞,可以擴充到「異種」及「基因細胞的衍生物」,使應用範圍更加廣泛,也使細胞治療走向異體化、自動化、量產化,營造產、研及醫療多贏的局面。其醫療經濟價值,據美國FDA統計,2030年可增至1200億美元,日本經濟產業省估計至2030年可高達100億美元,在台灣如果此法規順利過關,整個再生醫療產業上下游串聯,除了可保障病患權益造福民眾醫療品質外,也可望朝千億元之醫療價值邁進。
什麼是細胞療法?
所謂細胞療法,指的是使用人體細胞組織物,也就是將自己的細胞「自體(autologous)細胞」,或別人的細胞也稱為「同種異體(allogeneic)細胞」,抽出治療需要的T細胞、幹細胞等,經體外培養增殖或加工程序後,再輸回病人體內治療使用,以重建人體構造、機能或治療疾病之技術,以期達到治療或預防特定疾病之目的。
目前依據所使用的細胞種類分兩大類型:免疫細胞治療及幹細胞移植,其中又以抗癌的免疫細胞療法最受矚目。免疫細胞療法是抽取病人的免疫細胞,如自然殺手細胞(natural killer cell,簡稱NK細胞)、CIK細胞(cytokine-induced killer cell,細胞激素誘導殺手細胞)及樹突細胞(dendritic cell)或人體T細胞(包括記憶T細胞)等培養。至於幹細胞由於其牽涉更廣,本文受限於篇幅不擬討論,將聚焦討論免疫細胞治療癌症的部分。
什麼是免疫細胞治療?
十九世紀末,在紐約史隆·凱特琳癌症紀念中心(MSKCC)的外科醫師William Coley發現他的一名17歲病人在皮膚感染後,原有的惡性肉瘤(sarcoma)居然消退了,病人完全治癒。Coley因而替1000多名癌症病人注射了熱滅活(heat-killed)的鏈球菌和沙門氏菌誘導感染,也就是「Coley毒素」。然而,Coley的治療理論缺乏系統性的前期臨床試驗,學界仍然存疑,認為還需更多的臨床研究佐證。
直到1984年,美國國家癌症中心(NCI)史蒂夫·羅森伯格(Steve Rosenberg)團隊成功地用高劑量介白素2(IL-2)治癒第一例病人,給腫瘤免疫治療帶來一線曙光。當時是以活化免疫系統的生物效應調節劑(biological response modifiers, BRM)與細胞激素(cytokines)療法為主,尚欠缺抗原特異性(antigen specific)的免疫療法。而後免疫療法被列為手術、化學及放射治療以外的另一治療模式。
目前細胞免疫治療的種類
細胞免疫療法簡單說,就是抽取患者體內的免疫細胞,把腫瘤的特徵告訴免疫細胞,在體外誘導出可能具有殺傷腫瘤能力的細胞,再輸回患者體內。目前包括:1.樹突細胞(dendritic cell, DC);2.樹突及腫瘤激素誘導殺手細胞(DC-CIK);3.嵌合抗原受體T細胞(CAR-T);4.自然殺手細胞(natural killer cells, NK);5.腫瘤浸潤淋巴細胞(tumor infiltrating lymphocytes, TIL);6.記憶型T細胞(memory T cell);以下我們將分別簡述:
❶樹突免疫細胞(Dendritic Cell)
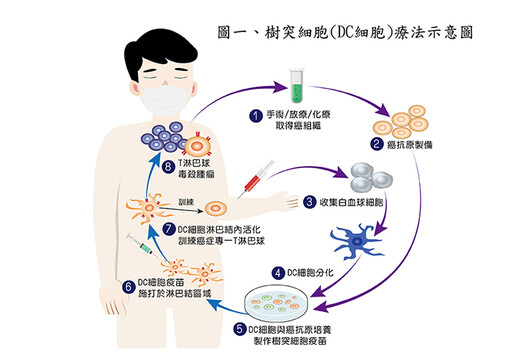
樹突細胞(Dendritic cell)是人體內主要的抗原呈現細胞(antigen presenting cell),它有如身體防禦系統的指揮官,本身具有吞噬和呈現抗原的能力,當樹突細胞辨識到外來病原或癌細胞後,會開始進行吞噬作用並且將這些癌細胞分解成小片段,後續再將癌細胞的抗原呈現在樹突細胞表面上,訓練T細胞認識這些癌細胞,使其對癌細胞進行準確有效的攻擊,發現樹突免疫細胞的史坦曼(Ralph Steinman)博士因而於2011年獲頒諾貝爾生物醫學獎。近年來的研究成果顯示,樹突免疫細胞治療至少可以在半數癌症病人身上引起對抗腫瘤的免疫反應,且因不良事件發生率低、副作用少,因此被視為新世紀最重要的癌症治療新策略之一。(圖一)
❷樹突細胞結合細胞因子誘導殺手細胞(DC-CIK Cell)
DC就是樹突細胞,CIK(cytokine-induced killer)細胞的學名為「細胞因子誘導的殺手細胞」。CIK細胞具有強大的抗腫瘤活性和廣譜(broad spectrum)的殺傷腫瘤細胞的作用,能主動識別腫瘤細胞,釋放大量炎性因子抑制腫瘤細胞的生長,並調節免疫系統間接殺傷腫瘤細胞,常用於患者手術或放化療後的輔助治療。
DC-CIK細胞治療技術是利用DC和CIK細胞聯合應用治療腫瘤,將DC細胞和CIK細胞分別培養,透過體外培養擴增後,再將活化的免疫細胞注入患者體內,除了直接殺傷癌細胞,也刺激人體自身免疫系統,完善增強病人免疫機能以抑制或殺滅腫瘤細胞。理論上此種療法可以表現相輔相成的抗癌效果。
由於DC-CIK細胞發揮識別和殺傷腫瘤細胞的功能,曾被應用於多種癌症不同階段的治療,例如肺癌、肝癌、胃癌、腸癌、腎癌、急慢性白血病、淋巴瘤、惡性黑色素瘤、鼻咽瘤、乳癌等。但在美國,DC-CIK不能直接用於臨床治療,許多歐美的臨床試驗也沒有達到預期的療效,所以台灣對此療法亦持保留的看法。
❸嵌合抗原受體T細胞(CAR-T Cell)
2017年8月,FDA開啟抗癌治療新紀元──全球第一款細胞免疫療法CAR-T [Tisagenlecleucel (Kymriah®)]獲得FDA批准上市,這在癌症治療史上具有里程碑的意義。為治療癌症和其他嚴重和危及生命的疾病提供了新的途徑!在2012年首位接受CAR-T治療的兒童Emily患有大型B細胞淋巴瘤(Emily Whitehead),至今已完全治癒,超過10年未見疾病復發。
CAR-T(Chimeric Antigen Receptor T-Cell)中文名為嵌合抗原受體T細胞。免疫系統為預防錯殺正常組織,T細胞在攻擊癌細胞之前,會檢查癌細胞是否有兩種身分認證蛋白:第一種為主要組織相容複合物(major histocompatibility complex, MHC)的大型蛋白複合物,是一種信號抗原;第二種是共同刺激配體(co-stimulatory ligand),它能提供信號告訴T細胞啟動攻擊。
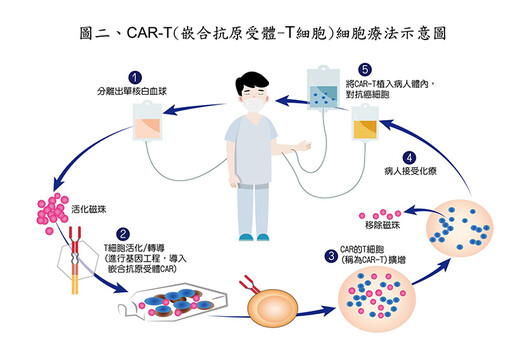
如果癌細胞不提供它的身分證辨識或共同刺激配體,T細胞便不會攻擊癌細胞。因此,癌細胞常演化出兩種欺騙免疫細胞的方法:不提供MHC,或傳遞不活化信號的共同刺激配體給T細胞。基因工程改造的CAR-T是設計依癌細胞的表面抗原(身分證),利用改造的病毒外殼,把辨識腫瘤抗體片段送進T細胞內。細胞的製造步驟比既往的藥物要複雜得多,我們可以概括為分離、基因編輯、擴增、回輸、監控(圖二)。一次治療大約含有幾十億甚至上百億的CAR-T擴增細胞。
今年四月,美國FDA又批准可用於大B細胞淋巴瘤的二線治療。然而,在臨床上大多數是實體腫瘤,如肺癌、乳癌或結腸癌,約佔所有癌症9成左右。而CAR-T細胞的最大缺點是它們對實體腫瘤的治療效果不佳。一方面是因為白血病有極為特異的標靶,而固體瘤目前還沒有找到;另一方面就是器官的腫瘤細胞,往往會狡猾地躲在其他細胞中間;還會釋放各種信號分子,造成「煙霧彈」,給進攻帶來很大的難度。但目前已經有越來越多的CAR-T治療實體腫瘤的國際期刊發表,早期的臨床試驗皆顯示出CAR-T運用於實體腫瘤治療的潛力。今年2月2日CAR-T之父Carl June教授在《自然》(Nature)發表最新論文,公布首批接受CAR-T治療二位成功並活存十年的案例。
❹自然殺手細胞(Natural Killer Cell)
在1970年代早期,Ronald Herberman博士發現了一類新的淋巴細胞,並稱之為自然殺手(natural killer, NK)細胞。NK細胞是一種不同於T、B淋巴細胞的大顆粒淋巴細胞,其細胞表面分子具有CD3⁻/CD56⁺的特徵,約占人體所有淋巴細胞的10%~15%。NK細胞與其他細胞之不同之處,在於其不須先經過一段時間的免疫刺激,即可針對癌細胞進行非專一性的攻擊,並且可釋放特殊細胞激素,作為細胞活化之標記。
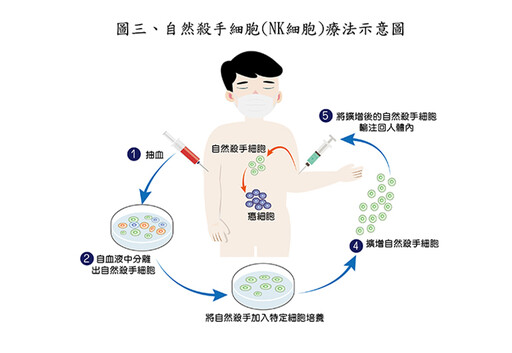
NK細胞主要分佈於人體周邊血液系統,因此透過抽取血液,後續再將NK細胞分離出來,並加入特定細胞激素(如IL-2)經由14天左右的培養,便可使NK細胞大量增生和活化,這些活化的NK細胞最後可經由一般點滴方式,就能將這群優質的免疫細胞軍隊注射回人體,發揮毒殺癌細胞的作用來抑制腫瘤的增大或癌細胞擴散,甚至使其縮小或消失,但如何培養NK細胞數量以及增進NK細胞功能是必須要克服的難題。(圖三)
❺腫瘤浸潤淋巴細胞(Tumor-infiltrating lymphocytes,TILs)
TIL療法就是直接從手術切下來的腫瘤組織中分離擴增TIL細胞。在這些腫瘤組織中,除了大部分是腫瘤細胞,也會有少部分淋巴細胞,這些腫瘤微環境浸潤的T淋巴球主要是CD4⁺和CD8⁺T細胞。在實驗室裡研究者通過特殊培養方法把這些針對腫瘤有特異性的淋巴細胞擴增培養,大量回輸給患者,可用來阻止癌細胞復發和轉移。
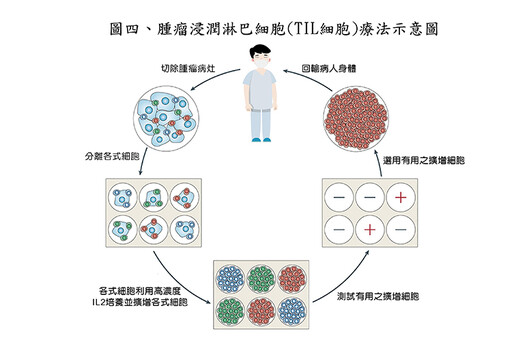
而TIL這項技術的推動者,正是前面曾提及,在二十世紀末重新開創免疫治療新局面的,美國國家癌症中心(NCI)的史蒂夫.羅森伯格(Steve Rosenberg)教授。有關TIL治療實體癌症的大型臨床試驗仍在如火如荼的進行中,除了黑色素細胞癌外,還有大腸直腸癌,子宮頸癌,卵巢癌等,希望在不久的將來能有好的臨床效果。(圖四)
❻記憶型T細胞(Memory T cell)
T細胞是由胸腺產生,主要有:(i)細胞毒性T細胞(Cytotoxic T cell)、(ii)輔助T細胞(Helper T Cells)和(iii)調節/抑制T細胞(Regulatory/Suppressor T cell)、(iv)記憶型T細胞(Memory T cell)四種。到目前為止(i)細胞毒性T細胞可以透過體外大量培養後,回輸至體內就可辨識和消滅腫瘤;至於抑制性T細胞又叫做調節性T細胞,其細胞表面標示為CD4⁺、CD25⁺及Foxp3⁺,有如免疫反應的煞車器,近期也發展出阻斷CTLA-4或辨識CD25⁺,直接攻擊此等抑制T細胞來對抗腫瘤,至於記憶型T細胞,其主要功能是進行再次免疫,也就是癌症病人如經過治療一段時間後,可能復發,就好像遇到以前所經歷的腫瘤抗原再出現,就能夠立即的產生反應,連同記憶型B細胞一起,分化成為能對付腫瘤抗原的功能性T細胞或能產生抗體的漿細胞。
目前科學家已經用基因改造的方法,讓記憶T細胞有攻擊腫瘤的能力,他們相信透過改造細胞的方式,可以幫助人類很長時間都擁有抗癌的免疫能力。去年(2021年)12月4日舉辦醫療科技展中,花蓮慈濟醫療中心曾舉辦細胞療法講座,在講座中林欣榮院長特別指出,記憶型T細胞於體內存活時間很久,如果將癌病人抽血進行培養,再回輸,此等活化後的記憶型T細胞濃度高達95%以上,由於此等細胞可長期存活在體內淋巴或非淋巴組織中,還可以隨時在體內巡邏,辨識並攻擊癌細胞。根據韓國及日本之臨床研究實證,在肝癌方面可存活延長復發時間並提升活存率,且刊登於《Lancet, Gantnentenlogy》等國際知名期刊。
在2018年已獲美國FDA在肝癌適應症上孤兒藥的資格認定,到目前為止,此項技術在日本及韓國已累積近8000例臨床個案,且有良好的臨床效果,至於國內已有13家醫療院所申請臨床試驗,希望能夠有很好的臨床成果,也期待在其他癌症亦可利用此等副作用極少而具療效的細胞療法。
細胞免疫治療適合哪些患者?有哪些注意事項?
理論上,細胞免疫療法可以對應任何階段的癌症,包括:1.腫瘤手術前體質較差,術後恢復慢,且害怕隱匿性癌細胞沒有被徹底根除的患者。2.放療、化療後,免疫力低下,副作用反應明顯(如食慾減退、噁心、脫髮、皮膚炎症等),期望增加化放療效果的患者。3.害怕化放療的毒性及副作用,希望利用各種治療手段實現治療效果的患者。4.腫瘤晚期癌細胞已經全身擴散,但常規治療方法已無能為力,期望延長生存期,提高生活質量的患者。5.第1~3期實體癌經標準治療無效者。
需要注意的是,細胞免疫療法對於晚期癌症患者腫瘤的縮小效果不明顯,針對晚期癌症的患者在保持生活品質的同時,有延長壽命的效果;作為術後的輔助治療法可以抑制復發,治療效果可維持較長時間;與化療、標靶治療藥物、PD1抑制劑等其它療法聯合治療,效果會更佳。但到目前為止細胞治療也面臨一些挑戰,例如體外細胞培養導致基因不穩定甚而有致瘤性(tumorigenicity)、處理過程繁複與細胞保存條件嚴格、穩定度保持不易等問題。除此之外,細胞治療也是種高難度又耗費實驗室人力的個人化醫療服務,可以想見其治療費用非常昂貴。但無論如何,最近開放的細胞治療對台灣的癌症患者終於又多了一種治療選擇,不用為此再遠渡海外求醫;細胞治療正式上路,也讓台灣相關的生技產業有發展空間並跟國際接軌。
結論
美國國家癌症研究所(NCI)院長Norman Sharpless曾說:抗癌和預防癌症所取得的進步是基於幾十年來所有學者專家的共同努力,特別是癌症患者,永遠不能忘記他們的合作與付出。從20世紀90年代以來的科學研究的進步和成就,終於讓癌症死亡率持續下降。其成功原因,除了癌症的早期診斷早期治療,最重要的就是化學治療→標靶治療→免疫治療→細胞治療的一系列治療的進展,細胞療法必將成為二十一世紀癌症治療的顯學。
在台灣,透過「再生醫療三法」的立法,可以提供健全的醫療環境,使臨床應用範圍更廣、治療成本降低,對於細胞之製備採取高規格管理,提供病人更優質的醫療,使更多的癌友受益,相信台灣將來能夠發展成為亞洲細胞治療的樞紐(HUB)地位。
本文摘自《常春月刊》470期
文/張金堅(乳癌防治基金會董事長)
台灣衛生福利部於2018年9月正式發佈了「特定醫療技術檢查檢驗醫療儀器施行或使用管理辦法」(以下簡稱「特管法」),開放自體細胞治療,爾後台灣多家生技公司開始投入細胞治療產業的研發,緊接衛福部於2021年8月草擬「再生醫療發展法」,將「特管法」及「再生醫療製劑管理條例」納入其中。於今年(2022年)一月公告「再生醫療三法」草案,足見衛福部積極催生「再生醫療三法」,希望今年能送進立法院,審查通過,正式立法。
期待法規鬆綁從原本限定細胞來源,僅限制用「人」的細胞,可以擴充到「異種」及「基因細胞的衍生物」,使應用範圍更加廣泛,也使細胞治療走向異體化、自動化、量產化,營造產、研及醫療多贏的局面。其醫療經濟價值,據美國FDA統計,2030年可增至1200億美元,日本經濟產業省估計至2030年可高達100億美元,在台灣如果此法規順利過關,整個再生醫療產業上下游串聯,除了可保障病患權益造福民眾醫療品質外,也可望朝千億元之醫療價值邁進。
什麼是細胞療法?
所謂細胞療法,指的是使用人體細胞組織物,也就是將自己的細胞「自體(autologous)細胞」,或別人的細胞也稱為「同種異體(allogeneic)細胞」,抽出治療需要的T細胞、幹細胞等,經體外培養增殖或加工程序後,再輸回病人體內治療使用,以重建人體構造、機能或治療疾病之技術,以期達到治療或預防特定疾病之目的。
目前依據所使用的細胞種類分兩大類型:免疫細胞治療及幹細胞移植,其中又以抗癌的免疫細胞療法最受矚目。免疫細胞療法是抽取病人的免疫細胞,如自然殺手細胞(natural killer cell,簡稱NK細胞)、CIK細胞(cytokine-induced killer cell,細胞激素誘導殺手細胞)及樹突細胞(dendritic cell)或人體T細胞(包括記憶T細胞)等培養。至於幹細胞由於其牽涉更廣,本文受限於篇幅不擬討論,將聚焦討論免疫細胞治療癌症的部分。
什麼是免疫細胞治療?
十九世紀末,在紐約史隆·凱特琳癌症紀念中心(MSKCC)的外科醫師William Coley發現他的一名17歲病人在皮膚感染後,原有的惡性肉瘤(sarcoma)居然消退了,病人完全治癒。Coley因而替1000多名癌症病人注射了熱滅活(heat-killed)的鏈球菌和沙門氏菌誘導感染,也就是「Coley毒素」。然而,Coley的治療理論缺乏系統性的前期臨床試驗,學界仍然存疑,認為還需更多的臨床研究佐證。
直到1984年,美國國家癌症中心(NCI)史蒂夫·羅森伯格(Steve Rosenberg)團隊成功地用高劑量介白素2(IL-2)治癒第一例病人,給腫瘤免疫治療帶來一線曙光。當時是以活化免疫系統的生物效應調節劑(biological response modifiers, BRM)與細胞激素(cytokines)療法為主,尚欠缺抗原特異性(antigen specific)的免疫療法。而後免疫療法被列為手術、化學及放射治療以外的另一治療模式。
目前細胞免疫治療的種類
細胞免疫療法簡單說,就是抽取患者體內的免疫細胞,把腫瘤的特徵告訴免疫細胞,在體外誘導出可能具有殺傷腫瘤能力的細胞,再輸回患者體內。目前包括:1.樹突細胞(dendritic cell, DC);2.樹突及腫瘤激素誘導殺手細胞(DC-CIK);3.嵌合抗原受體T細胞(CAR-T);4.自然殺手細胞(natural killer cells, NK);5.腫瘤浸潤淋巴細胞(tumor infiltrating lymphocytes, TIL);6.記憶型T細胞(memory T cell);以下我們將分別簡述:
❶樹突免疫細胞(Dendritic Cell)
樹突細胞(Dendritic cell)是人體內主要的抗原呈現細胞(antigen presenting cell),它有如身體防禦系統的指揮官,本身具有吞噬和呈現抗原的能力,當樹突細胞辨識到外來病原或癌細胞後,會開始進行吞噬作用並且將這些癌細胞分解成小片段,後續再將癌細胞的抗原呈現在樹突細胞表面上,訓練T細胞認識這些癌細胞,使其對癌細胞進行準確有效的攻擊,發現樹突免疫細胞的史坦曼(Ralph Steinman)博士因而於2011年獲頒諾貝爾生物醫學獎。近年來的研究成果顯示,樹突免疫細胞治療至少可以在半數癌症病人身上引起對抗腫瘤的免疫反應,且因不良事件發生率低、副作用少,因此被視為新世紀最重要的癌症治療新策略之一。(圖一)

❷樹突細胞結合細胞因子誘導殺手細胞(DC-CIK Cell)
DC就是樹突細胞,CIK(cytokine-induced killer)細胞的學名為「細胞因子誘導的殺手細胞」。CIK細胞具有強大的抗腫瘤活性和廣譜(broad spectrum)的殺傷腫瘤細胞的作用,能主動識別腫瘤細胞,釋放大量炎性因子抑制腫瘤細胞的生長,並調節免疫系統間接殺傷腫瘤細胞,常用於患者手術或放化療後的輔助治療。
DC-CIK細胞治療技術是利用DC和CIK細胞聯合應用治療腫瘤,將DC細胞和CIK細胞分別培養,透過體外培養擴增後,再將活化的免疫細胞注入患者體內,除了直接殺傷癌細胞,也刺激人體自身免疫系統,完善增強病人免疫機能以抑制或殺滅腫瘤細胞。理論上此種療法可以表現相輔相成的抗癌效果。
由於DC-CIK細胞發揮識別和殺傷腫瘤細胞的功能,曾被應用於多種癌症不同階段的治療,例如肺癌、肝癌、胃癌、腸癌、腎癌、急慢性白血病、淋巴瘤、惡性黑色素瘤、鼻咽瘤、乳癌等。但在美國,DC-CIK不能直接用於臨床治療,許多歐美的臨床試驗也沒有達到預期的療效,所以台灣對此療法亦持保留的看法。
❸嵌合抗原受體T細胞(CAR-T Cell)
2017年8月,FDA開啟抗癌治療新紀元──全球第一款細胞免疫療法CAR-T [Tisagenlecleucel (Kymriah®)]獲得FDA批准上市,這在癌症治療史上具有里程碑的意義。為治療癌症和其他嚴重和危及生命的疾病提供了新的途徑!在2012年首位接受CAR-T治療的兒童Emily患有大型B細胞淋巴瘤(Emily Whitehead),至今已完全治癒,超過10年未見疾病復發。
CAR-T(Chimeric Antigen Receptor T-Cell)中文名為嵌合抗原受體T細胞。免疫系統為預防錯殺正常組織,T細胞在攻擊癌細胞之前,會檢查癌細胞是否有兩種身分認證蛋白:第一種為主要組織相容複合物(major histocompatibility complex, MHC)的大型蛋白複合物,是一種信號抗原;第二種是共同刺激配體(co-stimulatory ligand),它能提供信號告訴T細胞啟動攻擊。
如果癌細胞不提供它的身分證辨識或共同刺激配體,T細胞便不會攻擊癌細胞。因此,癌細胞常演化出兩種欺騙免疫細胞的方法:不提供MHC,或傳遞不活化信號的共同刺激配體給T細胞。基因工程改造的CAR-T是設計依癌細胞的表面抗原(身分證),利用改造的病毒外殼,把辨識腫瘤抗體片段送進T細胞內。細胞的製造步驟比既往的藥物要複雜得多,我們可以概括為分離、基因編輯、擴增、回輸、監控(圖二)。一次治療大約含有幾十億甚至上百億的CAR-T擴增細胞。

今年四月,美國FDA又批准可用於大B細胞淋巴瘤的二線治療。然而,在臨床上大多數是實體腫瘤,如肺癌、乳癌或結腸癌,約佔所有癌症9成左右。而CAR-T細胞的最大缺點是它們對實體腫瘤的治療效果不佳。一方面是因為白血病有極為特異的標靶,而固體瘤目前還沒有找到;另一方面就是器官的腫瘤細胞,往往會狡猾地躲在其他細胞中間;還會釋放各種信號分子,造成「煙霧彈」,給進攻帶來很大的難度。但目前已經有越來越多的CAR-T治療實體腫瘤的國際期刊發表,早期的臨床試驗皆顯示出CAR-T運用於實體腫瘤治療的潛力。今年2月2日CAR-T之父Carl June教授在《自然》(Nature)發表最新論文,公布首批接受CAR-T治療二位成功並活存十年的案例。
❹自然殺手細胞(Natural Killer Cell)
在1970年代早期,Ronald Herberman博士發現了一類新的淋巴細胞,並稱之為自然殺手(natural killer, NK)細胞。NK細胞是一種不同於T、B淋巴細胞的大顆粒淋巴細胞,其細胞表面分子具有CD3⁻/CD56⁺的特徵,約占人體所有淋巴細胞的10%~15%。NK細胞與其他細胞之不同之處,在於其不須先經過一段時間的免疫刺激,即可針對癌細胞進行非專一性的攻擊,並且可釋放特殊細胞激素,作為細胞活化之標記。
NK細胞主要分佈於人體周邊血液系統,因此透過抽取血液,後續再將NK細胞分離出來,並加入特定細胞激素(如IL-2)經由14天左右的培養,便可使NK細胞大量增生和活化,這些活化的NK細胞最後可經由一般點滴方式,就能將這群優質的免疫細胞軍隊注射回人體,發揮毒殺癌細胞的作用來抑制腫瘤的增大或癌細胞擴散,甚至使其縮小或消失,但如何培養NK細胞數量以及增進NK細胞功能是必須要克服的難題。(圖三)

❺腫瘤浸潤淋巴細胞(Tumor-infiltrating lymphocytes,TILs)
TIL療法就是直接從手術切下來的腫瘤組織中分離擴增TIL細胞。在這些腫瘤組織中,除了大部分是腫瘤細胞,也會有少部分淋巴細胞,這些腫瘤微環境浸潤的T淋巴球主要是CD4⁺和CD8⁺T細胞。在實驗室裡研究者通過特殊培養方法把這些針對腫瘤有特異性的淋巴細胞擴增培養,大量回輸給患者,可用來阻止癌細胞復發和轉移。
而TIL這項技術的推動者,正是前面曾提及,在二十世紀末重新開創免疫治療新局面的,美國國家癌症中心(NCI)的史蒂夫.羅森伯格(Steve Rosenberg)教授。有關TIL治療實體癌症的大型臨床試驗仍在如火如荼的進行中,除了黑色素細胞癌外,還有大腸直腸癌,子宮頸癌,卵巢癌等,希望在不久的將來能有好的臨床效果。(圖四)

❻記憶型T細胞(Memory T cell)
T細胞是由胸腺產生,主要有:(i)細胞毒性T細胞(Cytotoxic T cell)、(ii)輔助T細胞(Helper T Cells)和(iii)調節/抑制T細胞(Regulatory/Suppressor T cell)、(iv)記憶型T細胞(Memory T cell)四種。到目前為止(i)細胞毒性T細胞可以透過體外大量培養後,回輸至體內就可辨識和消滅腫瘤;至於抑制性T細胞又叫做調節性T細胞,其細胞表面標示為CD4⁺、CD25⁺及Foxp3⁺,有如免疫反應的煞車器,近期也發展出阻斷CTLA-4或辨識CD25⁺,直接攻擊此等抑制T細胞來對抗腫瘤,至於記憶型T細胞,其主要功能是進行再次免疫,也就是癌症病人如經過治療一段時間後,可能復發,就好像遇到以前所經歷的腫瘤抗原再出現,就能夠立即的產生反應,連同記憶型B細胞一起,分化成為能對付腫瘤抗原的功能性T細胞或能產生抗體的漿細胞。
目前科學家已經用基因改造的方法,讓記憶T細胞有攻擊腫瘤的能力,他們相信透過改造細胞的方式,可以幫助人類很長時間都擁有抗癌的免疫能力。去年(2021年)12月4日舉辦醫療科技展中,花蓮慈濟醫療中心曾舉辦細胞療法講座,在講座中林欣榮院長特別指出,記憶型T細胞於體內存活時間很久,如果將癌病人抽血進行培養,再回輸,此等活化後的記憶型T細胞濃度高達95%以上,由於此等細胞可長期存活在體內淋巴或非淋巴組織中,還可以隨時在體內巡邏,辨識並攻擊癌細胞。根據韓國及日本之臨床研究實證,在肝癌方面可存活延長復發時間並提升活存率,且刊登於《Lancet, Gantnentenlogy》等國際知名期刊。
在2018年已獲美國FDA在肝癌適應症上孤兒藥的資格認定,到目前為止,此項技術在日本及韓國已累積近8000例臨床個案,且有良好的臨床效果,至於國內已有13家醫療院所申請臨床試驗,希望能夠有很好的臨床成果,也期待在其他癌症亦可利用此等副作用極少而具療效的細胞療法。
細胞免疫治療適合哪些患者?有哪些注意事項?
理論上,細胞免疫療法可以對應任何階段的癌症,包括:1.腫瘤手術前體質較差,術後恢復慢,且害怕隱匿性癌細胞沒有被徹底根除的患者。2.放療、化療後,免疫力低下,副作用反應明顯(如食慾減退、噁心、脫髮、皮膚炎症等),期望增加化放療效果的患者。3.害怕化放療的毒性及副作用,希望利用各種治療手段實現治療效果的患者。4.腫瘤晚期癌細胞已經全身擴散,但常規治療方法已無能為力,期望延長生存期,提高生活質量的患者。5.第1~3期實體癌經標準治療無效者。
需要注意的是,細胞免疫療法對於晚期癌症患者腫瘤的縮小效果不明顯,針對晚期癌症的患者在保持生活品質的同時,有延長壽命的效果;作為術後的輔助治療法可以抑制復發,治療效果可維持較長時間;與化療、標靶治療藥物、PD1抑制劑等其它療法聯合治療,效果會更佳。但到目前為止細胞治療也面臨一些挑戰,例如體外細胞培養導致基因不穩定甚而有致瘤性(tumorigenicity)、處理過程繁複與細胞保存條件嚴格、穩定度保持不易等問題。除此之外,細胞治療也是種高難度又耗費實驗室人力的個人化醫療服務,可以想見其治療費用非常昂貴。但無論如何,最近開放的細胞治療對台灣的癌症患者終於又多了一種治療選擇,不用為此再遠渡海外求醫;細胞治療正式上路,也讓台灣相關的生技產業有發展空間並跟國際接軌。
結論
美國國家癌症研究所(NCI)院長Norman Sharpless曾說:抗癌和預防癌症所取得的進步是基於幾十年來所有學者專家的共同努力,特別是癌症患者,永遠不能忘記他們的合作與付出。從20世紀90年代以來的科學研究的進步和成就,終於讓癌症死亡率持續下降。其成功原因,除了癌症的早期診斷早期治療,最重要的就是化學治療→標靶治療→免疫治療→細胞治療的一系列治療的進展,細胞療法必將成為二十一世紀癌症治療的顯學。
在台灣,透過「再生醫療三法」的立法,可以提供健全的醫療環境,使臨床應用範圍更廣、治療成本降低,對於細胞之製備採取高規格管理,提供病人更優質的醫療,使更多的癌友受益,相信台灣將來能夠發展成為亞洲細胞治療的樞紐(HUB)地位。
