每10人就有7人有腸息肉!小心腺瘤型息肉有癌變風險,4招腸保健康
有大腸息肉別輕忽,尤其是腺瘤型息肉有癌變的風險!根據衛福部最新癌症登記資料統計,約每半小時就有一人罹患大腸癌,大腸癌更連續16年位列國人癌症發生率前兩名。聯安預防醫學機構統計103年~112年聯安大腸內視鏡受檢者共89,022筆資料,發現平均每10人就有7人有息肉,息肉檢出率更由103年的59.07%來到112年75.78%,激增近三成,且有息肉者又有近兩成(18.17%)為易癌化的腺瘤型息肉。
聯安預防醫學機構鄭乃源總院長表示,息肉可分為增生型、發炎型及腺瘤型,而其中腺瘤型息肉易有癌變機會,目前研究超過八成大腸癌與腺瘤型息肉相關,透過對腺瘤型息肉統計的觀察,將更有利於腸癌防患於未然。
易癌化息肉檢出率近兩成,8年級生也罹癌
根據聯安十年巨量資料統計,進一步針對性別進行分析,發現腺瘤型息肉的檢出率在男性中為21.43%,女性為14.65%。也就是說,平均每5位男性受檢者中,就有1位檢出易癌化的腺瘤型息肉,男性的檢出率比女性增幅為46.28%。
統計也發現隨著年紀增長,腺瘤型腸息肉檢出率隨之增高。但值得注意的是,根據衛福部110年資料顯示,大腸癌中位數為67歲,而聯安110年篩檢出的腸癌中位數則為44歲,而分析103年至112年十年間大腸癌檢出者有近半數(47%)不到50歲,顯示大腸癌也確有年輕化的趨勢。一個較為特別的案例是8年級生的30歲葉小姐,無腸癌家族史,平時飲食和生活習慣良好,無其它不適症狀,因解便黏糊經家人安排健檢,檢查出腸道有多顆息肉且在直腸處發現一顆4cm的腺瘤型息肉,經確診為大腸癌一期。
脂肪肝、喝酒、肥胖 ,都是腸癌風險因子
再進一步分析十年間有腺瘤型息肉者的生活型態,發現30.3%有抽菸習慣,32.84%喜愛吃重口味料理,51.35%體重過重,64.59%經常飲酒,而脂肪肝患者更高達64.08%。根據世界衛生組織資料顯示,加工肉類攝取過多、蔬果攝取不足、久坐不動、肥胖、抽菸和過量飲酒,都會增加大腸癌風險。
38歲的科技新貴黃先生,BMI指數27.2,體重過重,平時亦有飲酒習慣。近半年來積極運動健身,體重減輕了8公斤,原以為是瘦身有成,卻輕忽了早已有排便習慣改變,及自認為是痔瘡而導致的血便等徵兆,健檢安排大腸鏡檢查,竟發現有多顆腺瘤型息肉及一顆10公分大腫瘤,經確診為大腸癌第三期。
另1位45歲的上班族,體重過重、輕度脂肪肝,且多年來每天抽五支菸,亦有飲酒習慣,雖然前來健檢時自覺無腸胃相關問題,卻檢出腺瘤型息肉及大腸原位癌。大腸癌早期無任何症狀,因此定期篩檢對於預防腸癌有很大的影響。
及早並定期做腸鏡,降低易癌化息肉風險近6成
欲降低易癌化息肉生長風險,聯安預防醫學機構總院長鄭乃源提醒,可以把握4個腸保健康的大原則:
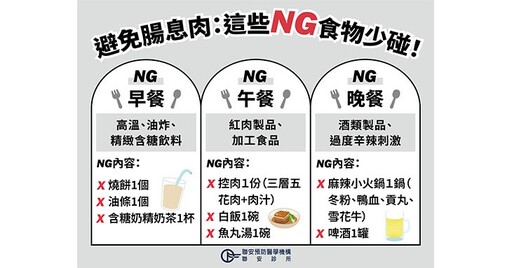
避免腸息肉,這些NG食物少碰。(圖片提供/聯安預防醫學機構)
4招腸保健康
第一招、健康的飲食習慣:
每日水份攝取至少2000-3000 C.C
養成定時排便習慣
多吃原型食物,白肉取代紅肉
主食優先挑選含纖維量較高的全穀雜糧
蔬菜每日至少2至3碗
水果每日3至4個拳頭
避免超級加工食品
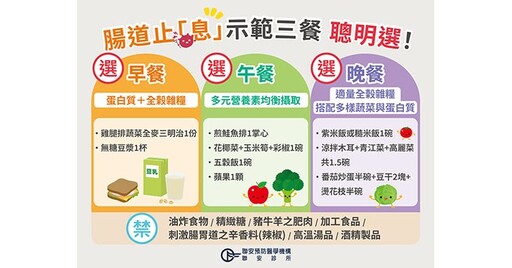
聯安營養師徐景宜建議「腸道止息示範三餐」,早餐可以選擇蛋白質及全榖雜糧的組合,如雞腿排蔬菜全麥三明治、無糖豆漿。午餐應注重多元營養素均衡攝取,如鮭魚時蔬五穀米餐盒搭配水果。晚餐則建議適量的全榖雜糧,如紫米飯或糙米飯1碗,搭配多樣蔬菜與蛋白質,可以選擇涼拌木耳、龍鬚菜、高麗菜等蔬菜共1.5碗,及含番茄炒蛋半碗、豆干2塊、燙花枝半碗之足量的蛋白質料理。
「腸道止息示範三餐」聰明選。(圖片提供/聯安預防醫學機構)
第二招、保持運動,實踐531原則:
衛福部資料表示,肥胖者罹患大腸癌風險較一般人高出1-2倍。而有將近四成的大腸癌可歸因為缺乏運動,建議遵循531原則,即每週5天、每天30分鐘、心跳達110下以上有氧運動,幫助預防肥胖和降低大腸癌風險。
第三招、補充益生菌:
據國外多項研究顯示,益生菌不僅能改善腸道菌群平衡,還能有效提升腸道的免疫功能,進而有助於預防和治療大腸癌。透過日常補充益生菌,可以為腸道建立一道健康屏障,遠離疾病威脅。
第四招、及早及定期健檢:
大腸癌有年輕化的趨勢,因此建議30歲起,可規劃完成一次完整的大腸鏡檢查,且之後依檢查結果安排每2~3年進行定期檢測。衛福部資料顯示,定期接受篩檢,可減少29%晚期大腸癌發生率,及有效降低35%大腸癌死亡率。
鄭總院長補充,聯安健檢統計資料發現,定期篩檢腸鏡並及時切除腺瘤型息肉,可使五年內腺瘤型息肉再發生率降低超過60%;甚至腸癌期別發現的期數也大幅進步,十年前約有六成以上腸癌患者為第二或第三、四期,現112年的腸癌患者皆在零期或一期就早已被檢出,且腸癌總人數也大幅降低,這些數據顯示大腸鏡是篩檢腸癌的有效黃金工具。
最後,鄭總院長呼籲,腸道健康的完整性需從器官結構檢查及功能性檢查雙管齊下。歐美各國多年來推廣功能醫學檢測,如腸道菌相生態是否平衡、是否有麩質敏感等,均從生化機轉上來了解腸胃道整體功能性的問題,因此,若民眾有便祕、腹瀉、脹氣等腸胃道功能上的困擾,除大腸鏡檢查外,亦可考慮透過「功能醫學檢測」,從腸胃結構及功能雙面向綜合評估,了解腸胃道整體健康力。
【延伸閱讀】
自律神經失調害失眠、頭痛、眩暈!謝炳賢醫師揭:穩定自律神經5大營養素
尿酸高不只害痛風「風吹就會痛」!簡鈺樺營養師:高尿酸隱藏4大類疾病風險
失智症盛行率約8%,防惡化失能!康涵菁中醫師:食療搭配按摩4大穴位減緩
資料來源:華人健康網
https://www.top1health.com/Article/248/94934
喜歡本文請按讚並分享給好友
更多健康資訊:華人健康網
https://www.top1health.com
- 記者:華人健康網
- 更多健康新聞 »